En el ámbito de la esterilidad humana hay pocos trastornos que sean causa absoluta de esterilidad, mientras que son más frecuentes las alteraciones que se comportan como factores causales.
Por tanto, la presencia de alteraciones en los órganos o en las funciones implicadas en la reproducción no siempre explica la esterilidad, es decir, no todos los trastornos tienen trascendencia clínica ni condicionarán en la misma medida la conducta posterior del médico.
En la práctica, interesa especialmente detectar factores causales claramente asociados con la disminución de la probabilidad de embarazo y que resulten tratables mediante los procedimientos disponibles.
¿Con qué criterio se seleccionan las pruebas de diagnóstico en esterilidad?
Las pruebas de diagnóstico en esterilidad se han desarrollado con el fin de estudiar con la máxima precisión los factores causales descritos a lo largo de años de investigación.
Existen multitud de pruebas de diagnóstico, y en muchos casos se pueden aplicar varias al estudio de un mismo factor. Las pruebas diagnósticas se pueden clasificar en función de su efectividad o fiabilidad, seguridad, complejidad, coste, aceptabilidad y utilidad clínica.
Esta última característica se obtiene respondiendo a dos preguntas:
- ¿Existe algún tratamiento si el resultado de la prueba es positivo?
- ¿El resultado de la prueba modificará la actitud posterior?
Los criterios actuales para la selección de las pruebas diagnósticas han evolucionado desde posiciones orientadas a la identificación exhaustiva de cualquier posible trastorno hacia la aplicación mas selectiva de pruebas, considerando globalmente las características antes mencionadas, y en especial la fiabilidad y la utilidad clínica.
Además deben preferirse las pruebas que resulten más eficaces y con mejor relación coste/efectividad, así como dar prioridad a las no invasivas y orientadas a causas de esterilidad más frecuentes.
Finalmente es imprescindible valorar aspectos como edad, duración de esterilidad y resultados de los estudios previos, así como valorar los deseos y expectativas de la mujer con el fin de adaptar el esquema básico común al enfoque específico de cada caso.
En resumen el estudio básico de la pareja estéril sólo debe constar de pruebas diagnósticas cuyo resultado claramente anormal implique una reducción significativa de la probabilidad de gestación y destinadas a identificar factores causales que puedan contrarrestarse mediante tratamientos dotados de suficiente eficacia y seguridad.
¿En qué consiste un diagnóstico básico de esterilidad?
La historia clínica es el instrumento básico de toda actuación media, y por tanto resulta fundamental en el estudio de las alteraciones reproductivas. Se inicia con una entrevista realizada por el especialista en reproducción destinada a conocer los antecedes familiares, personales, generales y reproductivos de ambos miembros de la pareja incidiendo especialmente en los que podrían tener relación con su fertilidad.
Seguidamente se solicita información sobre la presencia de síntomas que sugieran alteraciones de la función reproductiva, de los sistemas hormonales implicados en su regulación, disfunciones sexuales o existencia de procesos sexuales o existencia de procesos generales con efecto potencial sobre la fertilidad.
Finalmente, se recogen datos sobre diagnósticos y tratamientos anteriores. Una vez completada esta fase, la mujer será sometida en una exploración física general, genital y mamaria.
Si los antecedentes o los síntomas del varón lo hacen aconsejable, este será remitido al andrólogo, medico especialista en patología reproductiva masculina, que será el encargado de efectuar la exploración física y decidir sobre la necesidad de pruebas especiales posteriores.
En relación con las pruebas diagnósticas, y siguiendo los criterios de eficacia ya mencionados, solo debemos considerar de aplicación sistemática tres grupos de pruebas:
Análisis de la calidad seminal. Pruebas de normalidad anatómica y funcional del útero y las trompas de Falopio. Pruebas para establecer la calidad de la ovulación.
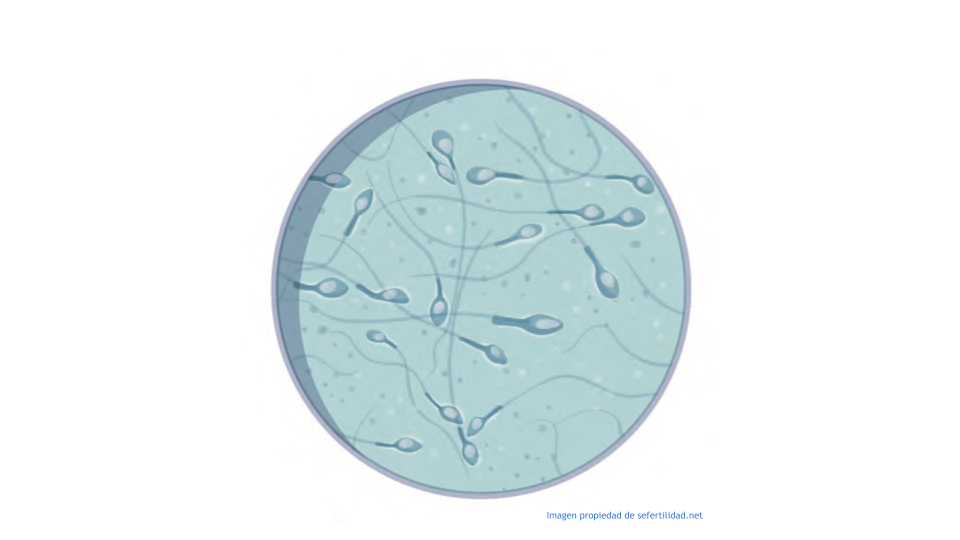
La calidad seminal se evalúa inicialmente por medio del seminograma, cuya metodología y estándares de normalidad son actualizados periódicamente por la Organización Mundial de la Salud.
- El seminograma analiza un conjunto de características seminales, entre las que las que destacan la cantidad o concentración de espermatozoides presentes en la eyaculado, su movilidad y su morfología.
Las anomalías en estos tres parámetros fundamentales pueden variar en cuanto a su gravedad y frecuentemente se presentan asociadas.
El grado de las alteraciones del seminograma se relaciona con la probabilidad de lograr una gestación espontánea, aunque no todas las alteraciones tienen el mismo significado pronóstico.
Se recomienda desponer de dos seminogramas en el estudio de todo varón estéril especialmente si el primero resulta anormal.
El tipo y la severidad de las alteraciones seminales detectadas en los estudios básicos orientarán al médico sobre la necesidad de pruebas seminales más avanzadas.
La normalidad estructural y funcional de útero y las trompas se investiga mediante pruebas de diagnóstico por imagen:
- La ecografía transvaginal permite conocer con gran detalle la morfología del útero y sospechar la existencia de la alteraciones como miomas, anomalías congénitas y otras.
También es útil en el diagnóstico de ciertas alteraciones tubáricas, como los hidrosálpinx (acumulación de líquido en el interior de las trompas de Falopio).
La ecografía resulta muy fiable en el diagnóstico de algunos de estos trastornos, mientras que para la confirmación de otros se requieren métodos adicionales.
- La histerosalpingografía es una radiografía que se realiza introduciendo un contraste radiólogo líquido a través del cuello uterino, con el fin de rellenar la cavidad uterina y las trompas de Falopio y obtener imágenes de las mismas.
Esta prueba permite conocer la forma y el tamaño de la cavidad uterina y la regularidad de sus paredes, e informa sobre el trayecto, movilidad y permeabilidad de las trompas de Falopio.
En condiciones normales, las trompas son flexibles, móviles y presentan un extremo comunicado con la cavidad uterina y otro abierto hacia la cavidad abdominal.
La utilidad de esta prueba en el diagnóstico del estado tubárico es variable: algunos trastornos se identifican fácil y fiablemente, mientras que otros sólo se intuyen a través de datos indirectos y precisan ser confirmados por medio de otras técnicas de exploración.
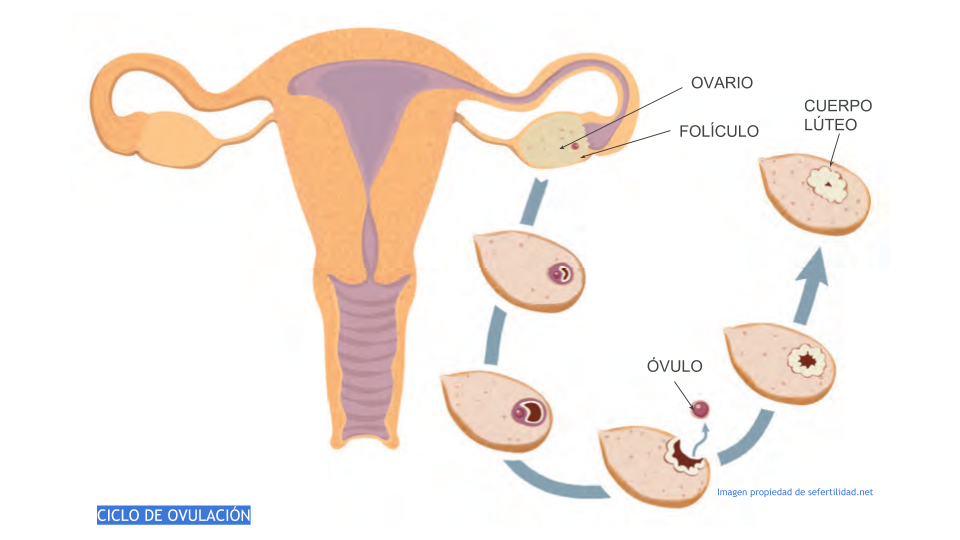
La normalidad de la ovulación y de la función hormonal del ovario son los aspectos básicos de la función reproductiva más difíciles de evaluar, hasta tal punto de que se afirma que la única demostración inequívoca de su normalidad es la consecución de un embarazo.
Para tratar de establecer un juicio sobre su normal funcionamiento, hay diversas pruebas que pueden resultar útiles:
- [bctt tweet=» Historia menstrual: la exitencia de menstruaciones cíclicas y regulares es un indicio de normalidad ovulatoria.» via=»no»]
- Ecografía: la exploración ecográfica del ovario en uno o varios momentos del ciclo puede resultar muy útil en el diagnóstico de la función ovárica y de algunas de sus alteraciones.
Es posible detectar la existencia de folículos en el ovario que nos pueden orientar sobre el estado de reserva ovárica, así como seguir su crecimiento mediante ecografías repetidas, y observar los cambios en su morfología que se producen al tener lugar la ovulación y su posterior transformación en cuerpo lúteo.
La ecografía también permite observar los cambios que las modificaciones hormonales propias del ciclo ovárico producen en el endrometrio.
Finalmente el examen ecográfico también puede detectar la presencia de imágenes ováricas anormales, sugestivas de procesos capaces de alterar la ovulación o afectar la función ovárica por otros mecanismos: ovarios poliquísticos, endometriosis, etc,….
- Determinaciones hormonales: Los niveles de hormona folículo estimulante (FSH) y estradiol en la fase folicular inicial (hacia el tercer día del ciclo) informan sobre el estado de la reserva funcional del ovario, es decir, el numero y calidad de los folículos que el ovario aun conserva.
Paralelamente, se suelen determinar parámetros sanguíneos generales, así como marcadores de infección activa o latente por virus de la hepatitis B y C de la inmunodeficiencia humana (VIH) y sífilis.
¿Qué pruebas pueden ser necesarias para completar el diagnóstico básico?
Los hallazgos de la fase inicial del diagnóstico pueden hacer necesaria o aconsejable la realización de pruebas complementarias destinadas a confirmar las sospechas diagnósticas, a realizar diagnóstico diferencial entre varios procesos o a establecer un pronóstico sobre la gravedad del trastorno y las posibilidades de resolución.
En consecuencia, se trata de pruebas que sólo se solicitarán en casos concretos ante la existencia de antecedentes clínicos o hallazgos diagnósticos que aconsejen su uso.
La selección de las pruebas útiles en cada caso es cometido del médico responsable, y requiere conocimientos especializados y una información exhaustiva sobre las circunstancias concretas de los pacientes.
El recurso indiscriminado a todas las pruebas disponibles no mejora la calidad del estudio, sino que la prolonga y complica innecesariamente, en términos de molestias para los pacientes y costo.
Algunas de las pruebas complementarias más importantes:
- Pruebas seminales avanzadas
- Estudios hormonales y metabólicos
- Estudios microbiológicos
- Estudios inmunológicos
- Estudios hematológicos
- Estudios genéticos
- Biopsia testicular
- Laparoscopia
- Histeroscopia
Fuente: sefertilidad.net | Imágenes: sefertilidad.net